-

-

-

-

-

-

治療について
-
メラノサイト含有自家培養表皮
白斑の治療
白斑とは
白斑治療例
白斑についてFAQ
-

-

-

-

-
自家培養表皮
熱傷の治療

-
自家培養表皮
母斑の治療
林先生インタビュー
森本先生インタビュー
患者さん・ドクター インタビュー
-

-

-

-

-
自家培養表皮
表皮水疱症の治療
患者さん・ドクター インタビュー
-

-

-

-

こちらもぜひご覧ください
京都大学大学院医学研究科 形成外科学 教授
森本尚樹 先生 < Morimoto Naoki >

平成5年 京都大学医学部医学科卒業
平成6年 島根県立中央病院形成外科医員
平成10年 京都大学医学部附属病院形成外科医員
平成12年 神戸市立中央市民病院形成外科副医長
平成15年 京都大学医学部附属病院形成外科医員
平成16年 京都大学医学研究科形成外科学助教
平成23年 同上講師
平成24年 関西医科大学形成外科学講座講師
平成29年 同上准教授
令和元年 京都大学大学院医学研究科 形成外科学 教授
所属学会:日本形成外科学会(理事長)、日本バイオマテリアル学会(理事)、日本形成外科手術手技学会(理事)、日本再生医療学会(評議員)、日本創傷治癒学会(評議員)、日本下肢救済・足病学会(評議員)、日本創傷外科学会(評議員)他
京都大学形成外科ホームページ:https://keisei.kuhp.kyoto-u.ac.jp/
-
「先天性巨大色素性母斑治療」について森本尚樹先生にお聞きしました。
森本先生は組織再生、特に吸収性材料と細胞、細胞成長因子を用いた皮膚、軟部組織再生の研究に継続的に取り組まれ、 2019年には京都大学 形成外科の教授に就任。臨床においても再生医療・細胞治療に積極的に取り組んでいらっしゃいます。 - 森本先生、本日はどうぞよろしくお願いいたします。さっそくですが「巨大色素性母斑」とはどのような疾患なのでしょうか。
-
森本:はい、こちらこそよろしくお願いいたします。
色素性母斑(しきそせいぼはん)は、小さいものは「ほくろ」と呼ばれる茶色〜黒色のあざ(できもの)です。 皮膚の中に母斑細胞といわれる細胞が存在し、母斑細胞がメラニン色素を産生するために生じます。 先天性巨大色素性母斑は産まれた時から存在する大きな色素性母斑で、 大人になったときに直径20cm以上(1歳時点での目安は体幹で6cm、頭部・顔面では9cm以上)になる場合に巨大と定義されています。 そして「巨大色素性母斑」を小さい色素性母斑と区別する理由は、 「巨大色素性母斑」では、悪性黒色腫(ひふの癌)が数%程度で発生することがあるからです。 また、中枢神経(脳や脊髄)にも母斑細胞が存在することがあります。 「先天性巨大色素性母斑」の患者さんの数について正確な統計はありませんが、出生2万人に1人程度とされており、 日本での出生数が年間約100万人とすると毎年50人程度の患者さんが出ていることになります。 - 「巨大色素性母斑」の治療について教えていただけますか。
- 森本: 巨大色素性母斑の治療は、手術で母斑を完全に切除することが原則です。 母斑を完全に切除できれば悪性黒色腫の発生もなくなります。 手術は、数回に分けて切除する分割切除術や組織拡張器(シリコンバック)を皮下に埋入し、 数ヶ月かけて拡張させた皮膚を用いて再建を行う方法や、 患者さんの皮膚を採取し移植する植皮手術がよく行われます。 また、コラーゲンでできた人工皮膚を皮膚移植に併用することもあります。 しかしこれら従来の方法では、手術の身体的負担、母斑切除部の長い傷跡、 皮膚を採取した部分に傷跡がのこる、などの問題があります。 また、体表の数10%以上といった大きな母斑は、そもそも完全に切除してしまうことは困難になります。
- 切除しない治療もあるのでしょうか。
-
森本:
切除手術以外の治療法としてキュレッテージという手術方法があります。
器械をもちいて母斑の表面を削り取る方法です。
皮膚は表皮(表層にある0.1mmから0.2mm程度の部分、外界から体内を保護する役割)と
真皮(表皮の下層にある1mm程度の強い支持組織)から成り立っています。
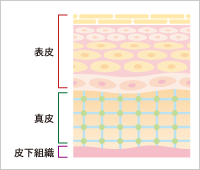 母斑はもともと表皮部分で発生し、成長と共に徐々に深い層まで移動する性質があります。
生後、1歳頃までの早い時期であれば、キュレッテージを行うことで、母斑細胞を効果的にに除去することができます。
ただし、キュレッテージは症例毎に削り取れる層が異なるので、効果がある場合と効果があまりない場合があります。
また母斑に生えている毛を取り除くことはできません。
そしてキュレッテージを行うとその部分の皮膚がなくなり皮膚が部分的に欠損した状態(皮膚の分層欠損)、
つまり、やけど(Ⅱ度熱傷:真皮層までの熱傷)をしたのと同じ状態になります。
範囲が大きい場合は体への負担が大きく一度には実施できません。
母斑はもともと表皮部分で発生し、成長と共に徐々に深い層まで移動する性質があります。
生後、1歳頃までの早い時期であれば、キュレッテージを行うことで、母斑細胞を効果的にに除去することができます。
ただし、キュレッテージは症例毎に削り取れる層が異なるので、効果がある場合と効果があまりない場合があります。
また母斑に生えている毛を取り除くことはできません。
そしてキュレッテージを行うとその部分の皮膚がなくなり皮膚が部分的に欠損した状態(皮膚の分層欠損)、
つまり、やけど(Ⅱ度熱傷:真皮層までの熱傷)をしたのと同じ状態になります。
範囲が大きい場合は体への負担が大きく一度には実施できません。
それ以外にはレーザー治療がありますが、レーザーは色素を破壊する方法で直接母斑細胞を破壊するわけではありません。 また、レーザーは皮膚の深部までは届きませんので、母斑細胞を完全に取り除くことは困難です。 特に獣毛性母斑という毛の多い母斑では母斑に存在する毛包(毛の根元)から再発することが多いです。 - さまざまな治療方法があるのですね。
-
 森本:はい、そうですね。「巨大色素性母斑」の治療方法は現状ではまだ確立されていません。
ただ、キュレッテージやレーザー治療などの母斑細胞が残ってしまう治療を行っても、
悪性黒色腫の発生頻度が上昇した、という報告はありません。
つまり、母斑細胞をゼロにすることはできなくても、母斑細胞の数を減らすことで悪性黒色腫の発生を抑制していると考えられます。
森本:はい、そうですね。「巨大色素性母斑」の治療方法は現状ではまだ確立されていません。
ただ、キュレッテージやレーザー治療などの母斑細胞が残ってしまう治療を行っても、
悪性黒色腫の発生頻度が上昇した、という報告はありません。
つまり、母斑細胞をゼロにすることはできなくても、母斑細胞の数を減らすことで悪性黒色腫の発生を抑制していると考えられます。
以上が現在の巨大色素性母斑治療の状況ですので、母斑の存在する部位や大きさ、年齢によって治療法を選択し、治療法を組み合わせて行われています。 - 自家培養表皮についてはいかがですか。
-
森本:最近、細胞や人工材料をもちいて組織を作り出す再生医療が注目を浴びています。
皮膚再生は最も古くから再生医療が行われている分野です。
切手大の患者さん自身の皮膚から、1ヶ月弱で体全体を覆うことができるくらい大きな表皮を作る技術が1970年代に確立され、1980年代には全身熱傷(重症熱傷)の患者さんへの治療が行われています。
この治療は世界各国で用いられています。
日本でもこの培養技術を用いて作製される自家培養表皮が、重症熱傷患者さんの救命に役立っています(2009年保険適用)。
そして、この自家培養表皮が、巨大色素性母斑の患者さんにも保険治療として使えるようになりました(2016年12月)。
公的保険が適用され、巨大色素性母斑治療に自家培養表皮が使用できるのは世界で日本だけになります。
(※2021年7月現在までに自家培養表皮は、重症熱傷治療で800名以上、巨大色素性母斑治療で150例以上の患者さんに使用されています。 母斑には表皮母斑、扁平母斑、太田母斑など、さまざまな種類がありますが、現在、自家培養表皮が保険適用となる疾患は巨大色素性母斑のみになります)
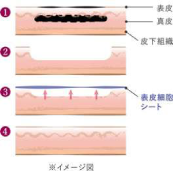 理想的なのは、自家培養表皮だけで皮膚の再生を行うことですが、母斑を全部切除して皮膚が全くなくなってしまった場合(皮膚が全層で欠損した場合)、自家培養表皮だけで傷を治すのは困難なのです。
皮膚は表皮と真皮から出来ていますが、表皮は真皮のない場所には生着しにくいからです。
理想的なのは、自家培養表皮だけで皮膚の再生を行うことですが、母斑を全部切除して皮膚が全くなくなってしまった場合(皮膚が全層で欠損した場合)、自家培養表皮だけで傷を治すのは困難なのです。
皮膚は表皮と真皮から出来ていますが、表皮は真皮のない場所には生着しにくいからです。
そこで、上述のキュレッテージと自家培養表皮を併用すればそれぞれの問題点を補うよい治療法になるのではないかと考えられています。 - 「巨大色素性母斑」の治療方針についてもう少し詳しく教えていただけますか。
- 森本:上に述べたように巨大色素性母斑の治療は確立していません。 また、母斑を真皮まで切除した場合、自家培養表皮だけで傷を治すことはできません。 従って、現在の治療方針として以下の方針で行っています。
-
1歳以下の方で、何回か切除しても切除できない大きさの母斑、あるいは切除しにくい場所(顔面など)にある母斑のある方は、
できるだけ早期(生後3ヶ月程度から)にキュレッテージを行います。
母斑が小さい時は自家培養表皮を使う必要はありませんが、大きい場合や顔面など早くきれいに治す必要がある部位では自家培養表皮を使用します。
手のひらの大きさがその患者さんの体全体の面積の約1%になりますが、自家培養表皮を用いる場合は体表面積の5から10%程度まで一度の手術でキュレッテージを行うことが可能です。
全身麻酔下での手術がある程度安定してできるようになるのは生後3ヶ月程度からになりますので、3ヶ月で手術を行う場合は生後1から2ヶ月に局所麻酔で自家培養表皮をつくるための皮膚を採取しています。
できるだけ早く行う理由は、そのほうが母斑を取りやすいこと。 大きな面積の母斑の場合、1歳までに数回以上手術を行えるので、体表面積の数10%以上の大きな母斑でもキュレッテージが可能となるからです。 キュレッテージの際、脱毛レーザーを用いた脱毛処置も行います。 そして、3ヶ月から半年程度は傷の遮光、圧迫、保湿なども行います。 色調は薄くなることが多いですが、キュレッテージした部分が盛り上がって目立つ、皮膚の性質が周囲と異なる、母斑が再発する、剛毛が残り目立つ、こともあります。 必要な時は、レーザー治療を追加することがあります。



