-

-

-

-

-

-

治療について
-
メラノサイト含有自家培養表皮
白斑の治療
白斑とは
白斑治療例
白斑についてFAQ
-

-

-

-

-
自家培養表皮
熱傷の治療

-
自家培養表皮
母斑の治療
林先生インタビュー
森本先生インタビュー
患者さん・ドクター インタビュー
-

-

-

-

-
自家培養表皮
表皮水疱症の治療
患者さん・ドクター インタビュー
-

-

-

-

こちらもぜひご覧ください
- 切除手術などを行う場合は1 歳以降に行います。 1回で切除できる場合や数回に分けて切除する場合、1歳以降に切除手術を開始します。 1 歳以降になるとキュレッテージを行うことは困難になりますが、母斑を生検(数ミリ切除して検査する)し、母斑の深さがそれほど深くない場合は、 母斑を器械で薄く削り、自家培養表皮を用いた治療を行うこともあります。ただし、基本的にはキュレッテージはできませんので、 母斑を切除し、皮膚移植(自家培養表皮を併用し自家皮膚を数倍以上に拡大することが多いです)、 エキスパンダー(皮膚を進展させるシリコンバック)を用いた再建手術などを行います。
- エキスパンダーの使用は体幹部や上下肢では1 歳半くらいから、顔面、頭部へは骨が癒合するのを待って2歳前くらいから行います。 キュレッテージを行っておくと、エキスパンダーを用いた再建を行う場合でも、 切除しないといけない母斑の範囲が小さくなりますので、手術が行いやすくなります。
- 小学校入学以降の方、成人の方の場合は、切除、エキスパンダーを用いた治療、 皮膚移植など患者さんご本人の予定あるいは希望に合せて治療を行います。 皮膚移植を行う際に自家培養表皮を併用し、採取したご自分の皮膚の数倍以上の範囲の皮膚を再生させることも可能です。
- これまで自家培養表皮を用いた母斑治療は、キュレッテージとの併用、患者さんの健常皮膚を採取し移植する手術との併用、 臨床研究などもふくめると私が執刀した症例で50例以上の方に実施しています(2021年7月現在)。
- その場合、入院が必要になりますか。
-
 森本:小さな範囲のレーザー照射以外は入院が必要です。
手術の場合には全身麻酔が必要となりますので、手術日の前日に入院いただきます。
手術後は1週間程度、安静にしていただきます。
その後は、キズをこまめにチェックしながらガーゼ交換を行い、問題なければ患者さんとご家族の希望にあわせて退院日を決めます。
退院後にキズの管理で困らないように、ご家族の方と一緒にキズの管理を行い、
ご家族の方がご自身で管理ができるようになってから退院していただいています。
森本:小さな範囲のレーザー照射以外は入院が必要です。
手術の場合には全身麻酔が必要となりますので、手術日の前日に入院いただきます。
手術後は1週間程度、安静にしていただきます。
その後は、キズをこまめにチェックしながらガーゼ交換を行い、問題なければ患者さんとご家族の希望にあわせて退院日を決めます。
退院後にキズの管理で困らないように、ご家族の方と一緒にキズの管理を行い、
ご家族の方がご自身で管理ができるようになってから退院していただいています。
- 手術時間はどの程度になりますか。
- 森本:巨大色素性母斑の手術はレーザーであれば、 母斑の面積にもよりますが、およそ1時間から2時間程度になります。 切除術やエキスパンダー、自家培養表皮移植術の場合は、これも母斑の面積によりますが、およそ2時間から4時間程度になります。
- 手術は技術的に難しいものなのでしょうか。
- 森本: どの治療法も技術的には難しいものではありません。しかし、患者さんの母斑の大きさや深さ、 場所によっては完全に母斑細胞を取り除くのが難しい場合があります。 また、母斑の治療期間についても、母斑が小さい、あるいは深くなければ治療期間は短くなります。 一方で母斑が大きかったり、全身に存在する、あるいは深くまで母斑細胞が入り込んでいる場合には、 手術を複数回に分けて行う必要があります。手術方法によっても治療期間は異なってきます。 また、脱毛用のレーザー、色素を除去するレーザー、母斑を焼灼するレーザー、 母斑を薄く切除するときには水圧式ナイフやデルマトームなど特殊な器械を使用することも多いです。
- 母斑はきれいに取り除けるのでしょうか。
- 森本: 母斑細胞が浅いところにある生後間もないうちに取り除くことが出来れば、きれいに取り除ける可能性があります。 深い場合には一部の母斑細胞を取り切れないことがあります。形成外科医はきれいにキズを治すことをポリシーとしています。 しかし、母斑の状態は患者さんによってさまざまで、治療法も異なるため、治療法によってその結果には特徴があります。 患者さんとご家族の希望を伺いながら、しっかり治療の選択肢についてご説明し、納得していただいた上で、最善の治療を行います。
- 再発率について教えてください。
- 森本: 切除術で皮膚を取り切ってしまって縫合できれば再発はありません。 キュレッテージ、自家培養表皮移植術などについては、手術により出来る限りの母斑を取り除くのですが、 深いところに存在する母斑細胞は残ってしまいます。 また、獣毛性母斑(剛毛がある母斑)の場合は、毛包(毛の根元)が皮下脂肪層にありますので、 ここに残った母斑細胞が皮膚の浅いところに移動してきて再発することが多いです。 ですので、キュレッテージの場合は、母斑細胞は必ず残存しています。このため、母斑の再発が目立つ場合には、追加の手術を行います。 レーザーについては、色素を破壊するもので、母斑細胞を破壊するわけでありませんのでほぼ100%再発しますが、 繰り返し照射することで色が薄くなることが期待されます。
- 術後・退院後のケアはどうなりますか。
- 森本: 入院中に、医師・看護師と一緒にシャワーを行ったりして注意点をご家族に伝えます。 洗い方だけではなく、キズを保護する被覆材の取り扱いなどについてもご説明します。 また退院後に病院に連絡をいただきたいキズの状態についても明記し、安心してケアできるように努めています。
- 遠方の方も治療できるのでしょうか。
- 森本: 当院には北海道から九州まで全国からご紹介による患者さんが多くいらっしゃいます。 そのような患者さんも退院後はご自宅でケアされ、キズの状態は写真などを送付いただくことで経過観察できています。
- 現在開発中の新しい母斑治療法について教えてくださいますか。
- 森本: 母斑組織を切除せずに、不活化処理(細胞をすべて死滅処理)し、真皮再生に再利用する新しい治療法の開発を行っています。 「自家培養表皮は真皮がない部分には生着しない」という問題点を克服するために国立循環器病研究センター研究所、大阪工業大学、関西医科大学と共同で開発しました。 この治療法は、健常な皮膚を採取することなく、切除した母斑組織の中の母斑細胞を全て取り除いた後、母斑がもともとあった部分に戻して皮膚再生を行うことを目的としています。 平成28年2月からこの方法を用いた初めての臨床研究「高圧処理により不活化した母斑組織の再移植と自家培養表皮を用いた色素性母斑に対する新規皮膚再生治療法」を関西医科大学で開始し、 10例の患者さんを対象に治療の安全性と有効性を確認する臨床研究を実施し、発表しました(Plastic & Reconstructive Surgery, 148(1), 71e-76e.)。 現在は、この治療法を保険診療下で他の病院でも実施することができるようにすることを目指し、新たな臨床研究(治験)を実施しています。 これらの一連の研究は国からの研究費助成(日本医療開発機構:革新的がん医療実用化事業)をうけて実施しています。
- 皮膚の再生医療は今後どうなるとお考えですか。
- 森本: iPS細胞の登場もあり、再生医療は注目を集めています。 皮膚の再生医療は最も古くから臨床応用された分野であり、他人の皮膚移植(同種皮膚移植)は1950年代から、 自家培養表皮は1970年代に、人工真皮は1990年代に開発されています。 しかし、残念ながら完全な皮膚再生は未だに不可能です。 私は皮膚再生研究を20年近く行っており、培養皮膚、薬剤徐放性新規人工真皮(2018年ペルナックGプラス®として保険収載)の開発を行ってきました。 少しずつですが、皮膚再生の鍵は見つかってきています。 治療は様々な技術を組み合わせることで進歩することが多く、 皮膚再生も、自家培養表皮などの細胞、人工真皮、細胞成長因子(薬剤)、 高圧処理(物理的工学処理)などの新規技術を組み合わせて今後も発展すると考えています。
- 最後にこの治療をお考えの方へメッセージをお願いできますか。
- 森本: 当科では、熱傷、母斑に自家培養表皮を用いた治療を取り入れています。 特に母斑については全国から患者さんがいらっしゃいますので、術前、手術、術後のフォローまでしっかりサポートできる体制を整えています。 「色素性母斑」の治療は、大きさや部位によって様々な方法が考えられますので、十分相談させていただいてから治療に入ります。 また、セカンドオピニオンとして相談していただくのも選択肢を考える上で非常によいと思います。まずは外来を受診され、ご相談ください。
-
外来予約等については京都大学医学部附属病院代表にお問い合わせ下さい。
原則としてお近くの病院から紹介していただくことになります。 -
075-751-3111
https://www.kuhp.kyoto-u.ac.jp/
頭部巨大色素性母斑をキュレッテージと自家培養表皮で治療した症例
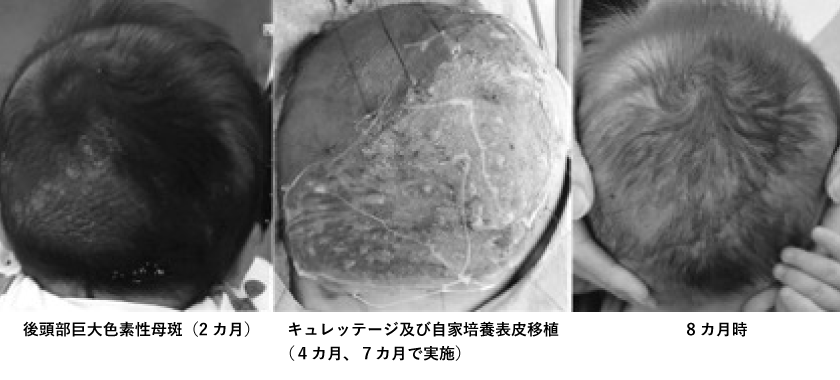
Plast Reconstr Surg Glob Open 2018;6:e1827より転載



