島根大学医学部 整形外科学教室
内尾 祐司先生
Uchio Yuji
【所属学会】日本整形外科学会、日本関節鏡・膝・スポーツ整形外科学会、日本手の外科学会、ISAKOS SICOT AAOS、運動器の健康・日本協会
【認定医等】医師免許証下附(1986年)、整形外科専門医(1993年)、日本整形外科学会認定スポーツ医(1995年)、日本整形外科学会認定運動器リハビリテーション医(2008年)
【博士(医学)の学位授与】1995年5月10日 医学博士(乙第101号) 島根医科大学
【主たる研究分野】膝関節外科、スポーツ整形外科、手の外科

-
内尾先生は2013年に自家培養軟骨が保険で使用できるようになってから、30例を超える症例を治療されています。その成績はいかがでしょうか。
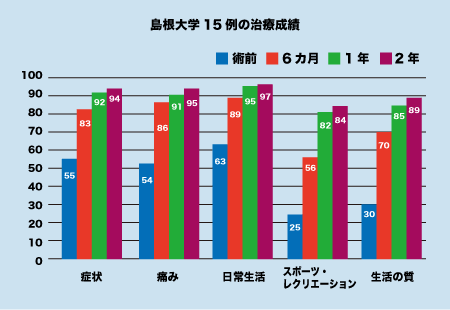
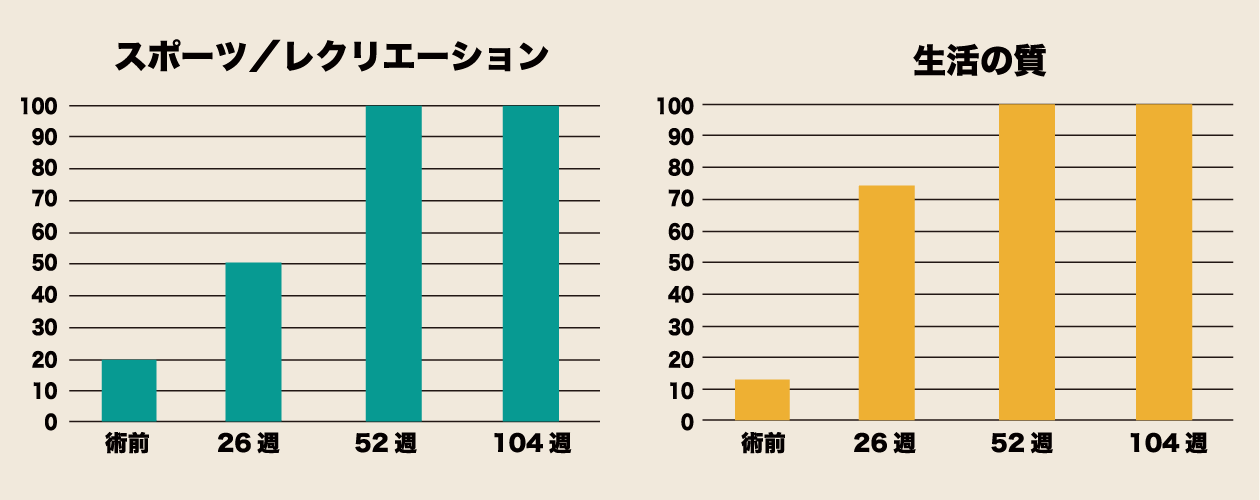
内尾:8割から9割の方で痛みがとれ、普段の生活も支障なく過ごされており、成績は良好です。中にはアスリートでスポーツ復帰が可能になった方もいらっしゃいます。アクティブな方は特にリハビリを頑張られますね。患者さんにはそれぞれの目標がありますので、 その目標にあわせてリハビリを行っています。 当科の15例の治療成績を下図に示します。 このスコアは患者さんひとりひとりに「症状」「痛み」「日常生活」「スポーツやレクリエーション活動」「生活の質」について、回復の程度を5段階に分けて聞き取りをした結果です。 例えば、「症状」の場合、質問が5つあり「ひざに腫れがありますか?」という質問に対し「まったくない」「まれにある」「ときどきある」「ひんぱんにある」「いつもある」のどれかを答えていただきます。 「まったくない」という一番良い状態の回答が多ければ多いほど、スコアは100に近づきます。 つまり、下図のグラフは、術前は低かったスコアが経時的に100に近づき改善されていることを示しています。 「症状」痛み」「日常生活」と比べて「スポーツやレクリエーション活動」「生活の質」の術前スコアが低いこともわかります。 しかし、1年、2年と経過をみますと80点から90点近くまで改善されています。
-
自家培養軟骨移植術の適応は4㎠以上という大きな軟骨欠損で、病名は離断性骨軟骨炎と外傷性軟骨欠損症ということですが、具体的には何が原因でこのように大きな欠損ができるのでしょうか。
内尾:軟骨には神経も血管もありませんので、ケガの早期は痛みもないし血も出ません。 このためケガをしていてもわからないのです。腫れや痛み、ひっかかりが出る頃にはかなり進行した状態になっています。 また、軟骨は自分でなおる力がきわめて弱いので一旦壊れ始めると徐々に欠損は大きくなっていきます。 そのため放置しておくと、4㎠以上の欠損となってしまうのです。早期発見ができないことが軟骨のケガの特有の問題です。
-
4㎠の軟骨欠損というのは大変なことなのでしょうか。
内尾:それはもう大変なことです。関節は相対する面がありますので、片方が壊れると両方こわれてしまいます。 欠損が小さいとその危険性は低いですが、4㎠以上の大きな欠損となると、進行すれば変形性膝関節症になってしまいます。
-
このような大きな軟骨欠損ができた場合、どのような症状が出るのでしょうか。患者さんによって特徴やパターンがあればお教えください。
内尾:ひっかかり、水がたまる、痛みがでるなどの症状がでます。 運動の量や質によってこれらの症状が特に強く出たりします。 安静にしていれば症状は軽快しますが、動くと再発します。 ジャンプや蹴る動作を行う人は、ひざのお皿の裏が壊れやすく、階段の上り下りの際に障害を起こします。 立ち仕事など膝に負担がかかる動作をする方も負荷がかかって症状が出やすくなります。

-
自家培養軟骨を移植すると症状や痛みはすぐに消えるのでしょうか。
内尾:移植直後の軟骨はまだやわらかいので、成熟するまでは無理はできません。 痛みやひざの腫れは最初のうちは完全には取り切れないかもしれません。 しかし徐々に移植軟骨が硬くなっていくと次第に症状はとれていき、ひざの動きもスムーズになって曲がるようになっていきます。
-
この手術は患者さんにとって大変なものでしょうか。ケガの状態によってその大変さも方法も変わるものなのでしょうか。
内尾:基本的にはひざ関節の手術の中ではそれほど大きな侵襲ではありません。 出血量も100㏄以内ですし、輸血も必要ありません。ケガの種類によって移植術式が変わるわけではありません。
-
内尾先生のこの手術のご経験は10年以上に及びますが、術後のリハビリテーションは変化していますか。
内尾:はじめた当初は試行錯誤でしたので、ゆっくり慎重にリハビリをおこなっていました。 人工のコラーゲン膜が使えるようになってからは、より早くリハビリを開始できるようになったと思います。 もちろん、移植軟骨の成熟過程には時間が必要だと思いますが、関節の可動域や筋力の回復は以前よりも早くなっていると思います。
-
術後の経過が悪い症例はあるのでしょうか。その場合はどうすればよいのでしょうか。
内尾:当科で治療し、処置が必要であった患者さんについてご紹介します。 15歳の男性でバスケットボールによるひざへの継続的な負担から、右に約10㎠、左に5㎠の大きな軟骨欠損がありました。 欠損が大きすぎて、従来の骨穿孔術や骨軟骨柱移植術だけでは対応できなかったため、 自家培養軟骨移植術と自家骨軟骨柱移植術を組み合わせて両ひざを治療することにしました。 当時、自家培養軟骨を欠損部に移植する際は、患者さんの脛から採取した骨膜で固定していました。 移植後、傷が治る過程でひざが腫れたり、可動域制限をしたりしていたのでひざの動きが一時的に悪くなりました。 また右膝の移植部が膨らみ、一部の軟骨が骨化しましたので、移植3ヶ月後に関節鏡視下で取り除くとともに関節の動きをよくしました。 その後、痛みはなくなり、患者さんの経過は良好です。 1年、2年と日が経つにつれ、スポーツも可能となり、生活の質(QOL)が改善しました。現在は6年が経過していますが順調です。
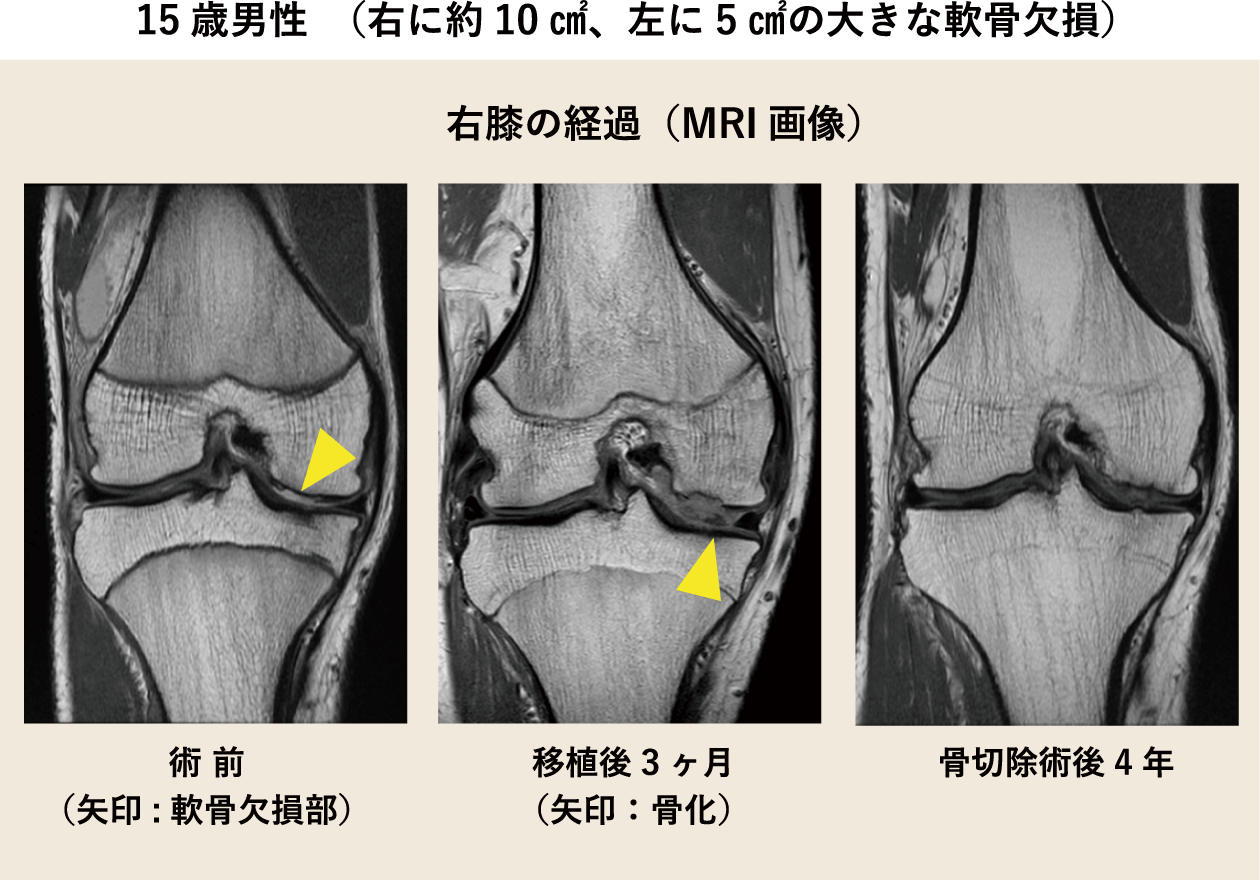
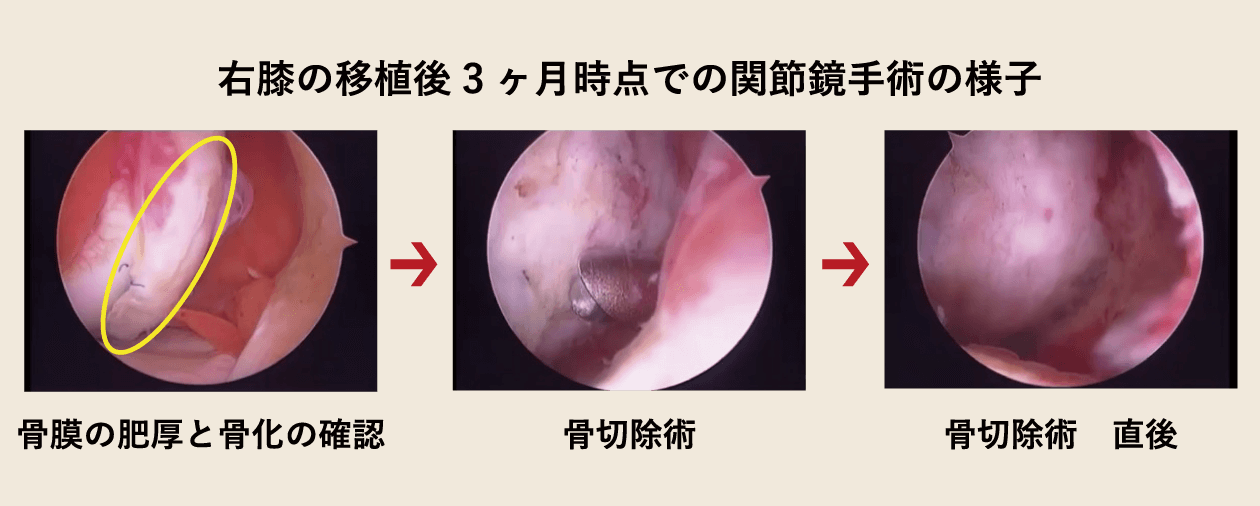
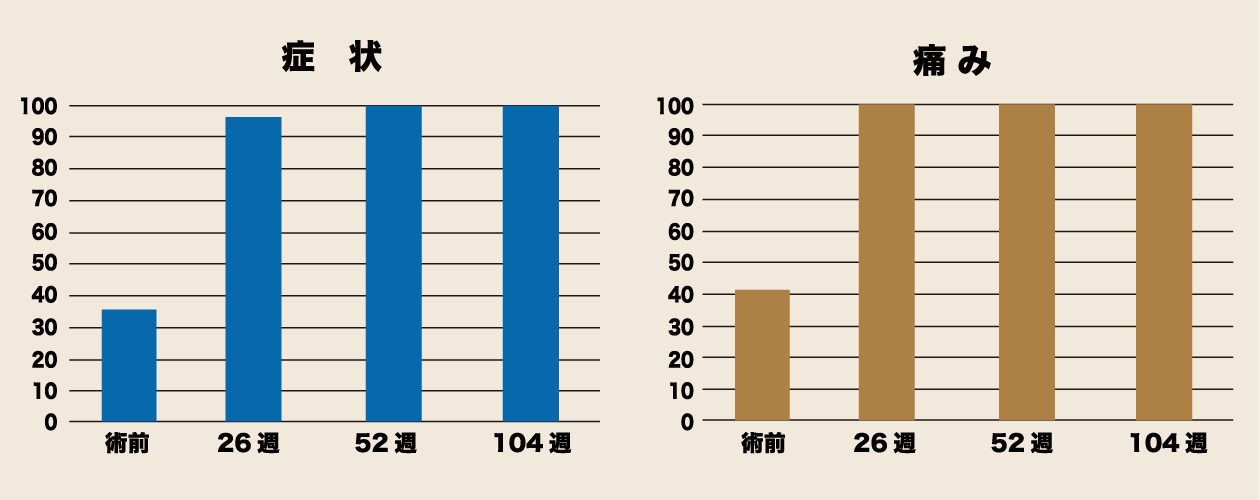
また、骨化の原因は骨膜であること、特に10代の患者さんに発生しやすいことがわかってきました。 現在は、骨膜ではなく人工のコラーゲン膜で固定するため、移植後の膨らみや骨化の心配はありません。 当科では10代の患者さんから60代の患者さんまで幅広く治療しています。患者さんのひざの状態に合わせて適切な治療を組み合わせています。
-
この手術を受ける患者さんが手術に対して不安を感じることもあるかと思います。その場合にはどのようなアドバイスをされていますか。
内尾:これまでに1,200例以上の手術が全国で実施されています。 9割以上の方は症状が改善しています。有害事象についても対応できることがわかっています。 ですので是非、日本初の軟骨の再生医療をお勧めしたいと思います。 他に治療法がないということも患者さんにはお伝えします。 私が研修医の時にはこのような治療はなかったので、活動的な壮年期を有意義に過ごせなかった患者さんを多く経験しました。 軟骨の再生医療が可能となり、人生が変わった人も多いので、この治療をうけて自分の夢を叶えてほしいです。
-
手術後、回復が思ったように進まず悩まれる患者さんはいらっしゃいますか。そのような方にはどのようなケアをされていらっしゃいますでしょうか。
内尾:赤ちゃんでも生まれてくるのに10月10日かかります。再生軟骨は自分の軟骨ですが、植えた時は赤ちゃんの軟骨です。 それを体の中で育て、やがて成熟した軟骨になります。焦らずゆっくりしっかりリハビリをやっていきましょう。 必要なサポートは私たち医療スタッフがしっかり行いますので一緒に頑張りましょう。 回復には個人差がありますので、先生としっかりと相談しながら不安なことがあればご相談ください。
-
自家培養軟骨移植術の術後の失敗は他の治療と比べて多いのでしょうか。
内尾:それほど多くありません。仮にうまくいかなくても、軟骨があればもう一度チャレンジできますので、他の治療の選択肢がなければ、この治療を受けるべきではないでしょうか。 最初にお伝えしたように、全体的に術後成績は良好です。自家培養軟骨移植術は細胞を採取する初回の関節鏡の手術と、自家培養軟骨を移植する2回目の切開を伴う手術があります。 関節鏡手術は傷が小さいため負担は少ないのですが、2回目の手術では切開しますので、傷が治る過程でひざが腫れたり、痛みが出たりします。 また、移植した直後の自家培養軟骨はゼリーのように柔らかく、パン生地ぐらいの硬さになるまでに6ヶ月ほどかかります。 したがって、硬さに併せて荷重を調整し、移植部に無理な力がかからないようにします。 他方でひざが固まらないように積極的にひざを動かして軟骨の成長を促すことも大切です。 医師と理学療法士の指示に従って、日常生活に戻れるようリハビリテーションに励む必要があります。

-
最後に、今、ひざに不安を抱えていらっしゃる方や、過去に事故やケガで靱帯や半月板などを痛めたことがある方々にメッセージをお願いいたします。
内尾: いま日本では自家培養軟骨という軟骨の再生医療が保険診療で認められています。 これまで適切な治療を受けられなかった方、あきらめていた方、そういった方は整形外科専門の医療施設にご相談なさって健康なひざを取り戻してください。 人生100年時代といわれる現代です。これからひと花もふた花も咲かせてください。
-
ありがとうございました。(2021.07)
内尾先生と患者さんのインタビュー記事はこちら





